Микрохирургические операции челюстно-лицевой хирургии
 Микрохирургия - универсальный метод, применяемый практически во всех хирургических дисциплинах для устранения дефекта той или иной ткани. В организме человека существуют более 400 донорских участков с осевым типом кровоснабжения, откуда забрав ткань, не наносится никакого вреда дальнейшему кровоснабжению всего органа. В реконструкции челюстей основное место играет свойство лоскута с наличием такого количества и качества кости, которое позволит воссоздать анатомическую целостность твердых тканей и в дальнейшем возможность применения для дентальной имплантации и протезирования.
Микрохирургия - универсальный метод, применяемый практически во всех хирургических дисциплинах для устранения дефекта той или иной ткани. В организме человека существуют более 400 донорских участков с осевым типом кровоснабжения, откуда забрав ткань, не наносится никакого вреда дальнейшему кровоснабжению всего органа. В реконструкции челюстей основное место играет свойство лоскута с наличием такого количества и качества кости, которое позволит воссоздать анатомическую целостность твердых тканей и в дальнейшем возможность применения для дентальной имплантации и протезирования.Для тотальных и субтотальных дефектов нижней челюсти предпочтителен малоберцовый кожно-костный лоскут. Малоберцовая кость обладает достаточно большими опорными свойствами, имея в наличие достаточно большое количество кортикального компонента, и легко поддается моделированию для воссоздания анатомических контуров. Подвздошный или по-другому паховый кожно-костный лоскут оптимален для реконструкции небольших дефектов нижней челюсти, в последних случаях возможно иногда применение свободной подвздошной кости.
Для тотальных и субтотальных дефектов верхней челюсти оптимальны лучевой кожно-костный и малоберцовый кожно-костный лоскуты. В тех случаях, когда дефект охватывает скуло-верхнечелюстной контрфорс в сочетании с дефектом альвеолярного отростка, возможно выполнить восполнение костного дефекта кортикально-губчатыми теменными трансплантатами и нижнечелюстными, взятыми с ветви и подбородочной области свободными трансплантатами, обладающими мезенхимальным происхождением, что оптимально для реконструкции средней зоны лица.
Безусловно, доминантной остается алгоритм, направленный на приживление лоскута на сосудистой ножке. Если приходится выбирать между удобством для последующей дентальной имплантации в виде наличия кортикальной пластинки костного компонента аутотрансплантата в области воссозданного альвеолярного отростка для последующей имплантации и от этого коим или иным образом снижается надежность работы сосудистого анастомоза, необходимо выбирать надежность приживления. Часто возникают споры между хирургами-имплантологами и реконструктивными хирургами о том, как должна располагаться в области дефекта подвздошная кость, однако опыт показывает, что компромиссов не может быть, поскольку при тромбозе сосудистого анастомоза, теряется весь лоскут. Необходимо также понимать, что расположение губчатого компонента в области альвеолярного отростка не мешает последующей имплантации, поскольку в течение 6 месяцев происходит образование новой.
Для возвращения и нормализации функции жевания и способности питаться необходимо наличие:
- 1. Губ и комплекса органов глотания.
- 2. Наличие челюстей.
- 3. Наличие зубов и прикус, обеспечивающий адекватное жевание.
- 4. Наличие контрфорсов.
- 5. Стабилизация ВНЧС.
- 6. Синхронность работы жевательных мышц.
- 7. Психическое равновесие пациента.
В литературе мы не нашли определенного алгоритма или подходов, направленных на возвращение таких жизненно важных способностей как сосание и глотание, жевание и нормализация речевой функции. Для нормализации питания пациента необходимо наличие губ, в противном случае происходит слюнотечение с последующей мацерацией кожи и невозможность приема и отправления пищи в пищевод. Пациенты с дефектами мягких тканей приротовой области постоянно страдают гастритами, воспалительными явлениями ротоглотки, поскольку вакуумное свойство эвакуации пищи в пищевод снижено, многие адаптируются глотать с открытым ртом, запрокидывая голову назад, у последних усвоение углеводов нарушено, поскольку слюна принимает участие в очищении полости рта от остатков пищи, налета и бактерий, благодаря буферным свойствам, она нейтрализует отрицательное действие сильных кислот и щелочей в пределах емкости буфера, обеспечивает поступление ионов, необходимых для реминерализации зубов, обладает противобактериальными, противогрибковыми и противовирусными свойствами. Клод Бернар доказал, что мы распознаем функции органа, выявляя последствия его отсутствия. С точки зрения функционального возвращения способности питаться второе место нашего алгоритма занимает наличие челюстей. Для устранения дефектов части или всей челюсти мы применяем предоперационное планирование.
Предоперационное планирование челюстей ведется при помощи 3D визуализирующих программ, позволяющих моделировать размеры и формы аутотрансплантатов с учетом позиционирования мыщелковых отростков нижней челюсти в височных ямках (в переднее-верхнее положение в суставных впадинах) по КТ-сканам. Несмотря на то, что мы выполняем реконструкцию в прежнем прикусе, чаще всего приходится сталкиваться с уже ремоделированным ВНЧС и нарушенным прикусом. Поэтому необходимо планирование с учетом последующего достижения центральной окклюзии в центральном соотношении. Функциональное исследование окклюзии заключается в сравнении центральной окклюзии (ЦО- окклюзия при которой наблюдается максимальный контакт между зубами верхней и нижней челюсти) и центрального соотношения (ЦС-состояние, при которой головки нижней челюсти занимают переднее-верхнее положение в суставных впадинах). В случае существенной разницы необходимо описание различий. Так существенная разница между этими состояниями чаще встречается при асимметричных деформациях и при деформациях II-го класса по Энглю. Определение ЦС важно для правильного составления операционного плана.
При планировании устранения верхнечелюстных дефектов, мы учитываем необходимость восстановления контрфорсов, а также воздухоносность верхней челюсти. Контрфорсы являются важнейшей составляющей для опоры альвеолярного отростка, в противном случае после протезирования возникает подвижность верхней челюсти.
Хотя восстановление утраченной гайморовой полости и слизистой выстилки не является возможным, необходимо восстановление анатомической близости, поэтому заполнение скуловерхнечелюстного контрфорса подвздошной костью является некорректным. Оптимально использование свободных расщепланных нижнечелюстных или теменных аутокостных блоков по форме в комбинации с костью на сосудистом питании. В дальнейшем, возможно, с развитием технологий применения стволовых клеток, мы научимся восстанавливать и истинную слизистую выстилку верхнечелюстных или околоносовых пазух.
В реконструкции верхней челюсти мы используем малоберцовый аутотрансплантат для реконструкции тотальных дефектов и лучевой при субтотальных. При использовании лучевого кожно-костного лоскута в последующем для постановки дентальных имплантатов возникает необходимость воссоздания второго кортикально-губчатого слоя альвеолярного отростка с лингвальной стороны, что возможно сделать при помощи теменных или нижнечелюстных свободных аутоблоков.
В челюстно-лицевой микрохирургии при необходимости воссоздания изгибов костей, в выборе трансплантатов с наличием кости мы ограничены подвздошным, малоберцовым, лучевым лоскутами, поскольку лишь последние позволяют 3 D моделирование костного компонента конгруентно дефекту.
Чаще всего даже при оптимальном выборе трансплантата, проведении всех диагностических мероприятий, мы сталкиваемся с дизокклюзией при устранении субтотальных дефектов челюстей, поскольку до сих пор в стране остается открытой проблема одномоментной реконструкции после резекции. Необходимо понимать, что если реконструкция выполняется не одномоментно с резекцией челюсти и даже не накладывается временная титановая конструкция для поддержания прикуса, происходит ремоделирование височно-нижнечелюстного сустава как со здоровой, так и со стороны патологии и нарушение трофики жевательной мускулатуры. В этих случаях до постановки дентальных имплантатов и до протезирования прижившегося трансплантата, выполняется ортодонтическая фиксация прикуса в виде применения брекет-систем и мини-имплантатов, а также миорелаксация жевательных мышц со стороны здоровой челюсти в применении Ботекс-терапии или миотроника.
ИСТОРИЯ ПРОБЛЕМЫ
Микрохирургическая аутотрансплантация в целях реконструкции челюстей в своем развитии на наш взгляд прошла несколько этапов:
1-й этап – качественное взятие аутотрансплантата, минимальное ее моделирование, и перенос в реципиентную зону. Основной задачей этого этапа было обеспечение приживления трансплантата (с 1978 – 1990 гг).
2-й этап - включал в себя более качественное моделирование аутотрансплантатов с использованием обычных рентгенограмм и восковых шаблонов. Основной задачей этого этапа являлось восстановление эстетики лица. Нарушенная функция нижней челюсти восстанавливалась после ряда дополнительных коррегирующих операций и съемного протезирования зубов (с 1990-1995 гг.).
3 этап - компьютерное моделирование нижней челюсти и восстановление жевательной функции при помощи протезирования с использованием дентальных имплантатов. Основной задачей этого этапа является восстановление эстетики лица и жевательной функции нижней челюсти без использования дополнительных корригирующих операций (с 1995 – 2011 гг.).
4 этап - восстановление не только идеального прикуса и стабилизации ВНЧС, но и устранение дисбаланса жевательной мускулатуры (собственно данная статья и открывает 4-й этап истории челюстно-лицевой микрохирургии).
Нами разработан алгоритм лечения пациентов с дефектами челюстей:
1. Предоперационное 3 D планирование и изготовление стереолитографических и накусных шаблонов. Планирование с учетом последующей дентальной имплантации и протезирования. Выбор оптимального лоскута.
2. Восстановление контрфорсов при возможности, анатомических контуров альвеолярного отростка челюстей при помощи свободных и на сосудистой ножке костных трансплантатов.
3. Ремоделирование ВНЧС при устранении субтотальных дефектов нижней челюсти.
4. Дентальная имплантация и протезирование.
Микрохирургическая операция: резекция нижней челюсти, пораженной опухолью с одномоментной реконструкцией малоберцовым трансплантантом на сосудистой ножке
| 1. Резекция нижней челюсти, пораженной опухолью в пределах здоровых тканей |  |
|
| 2. Этап контроля резекции по предоперационному шаблону |  |
|
| 3. Забор малоберцовой кости на сосудистой ножке | 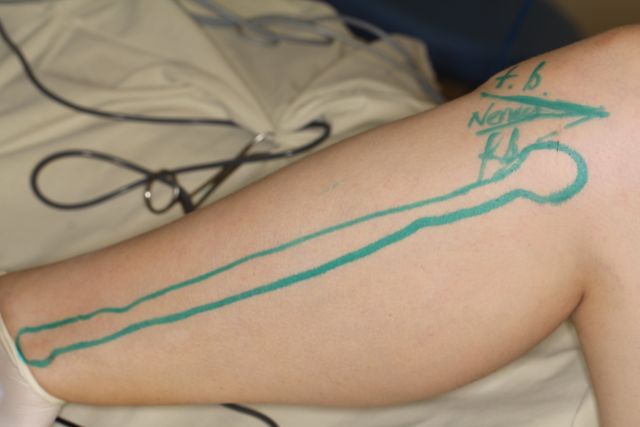 |
 |
| 4. Этап моделирования забранного трансплантанта с использованием авторского прибора Караяна А.С. и Назаряна Д.Н. |  |
|
| 5. Контроль смоделированного трансплантанта на предперационном шаблоне |  |
|
| 6. Фиксация трансплантанта на сосудистой ножке к оставшимся здоровым фрагментам нижней челюсти |  |
|
|
7. Микрохирургический этап: под микроскопом ушиваются сосуды с голени и наружная сонная артерия, яремная вена, после сшивания сосудов снимаюются клипсы и ткани, взятые с ноги наполняются кровью, т.е. лоскут становится живым, но уже на челюсти.
|
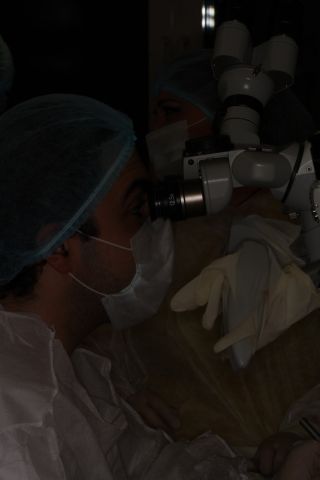 |
|
| 8. Контроль кровенаполнения - завершающий этап микроскопической операции | Смотреть видео | |
| 9. Внешний вид пациентки до и после операции будет практически неизменным, благодаря одномоментной реконструкции через 6 месяцев человек будет полностью реабилитирован |  |
|
В научно-клиническом отделе челюстно-лицевой и пластической хирургии ФГБУ НКЦО ФМБА России под руководством профессора Караяна А.С. и к.м.н. Назаряна Д.Н. выполняются уникальные операции по устранению дефектов челюстей. Подобные операции выполняются лишь в 3-х медицинских центрах России.