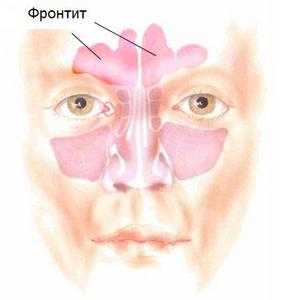
Воспаление лобной пазухи или иными словами острый фронтит - это воспаление слизистой оболочки лобных пазух. По частоте обращений к ЛОР врачу острый фронтит уступает гаймориту, однако в это же время, во много раз может превосходить его по опасности протекания заболевания и возникновению ряда тяжелых осложнений для здоровья человека.
Давайте разберемся в причинах и симптомах его развития
Все дело в том, что лобные пазухи соединяются с носовым проходом не отверстием, а узким лобно-носовым каналом, длина которого равна 1,5-2,5 см. Из-за такой узости канала нарушается отток из пазухи, происходит развитие воспаления, которое распространяется из лобной пазухи в полость черепа и глазницу, тем самым вызывая тяжелые внутричерепные и орбитальные осложнения.
Симптомы острого фронтита
- Слабость, недомогание, повышение температуры тела 38-39 градусов;
- Выраженная головная боль в области лобных пазух, усиливающуюся при наклонах и надавливании на надбровную дугу;
- Заложенность носа, гнойные выделения из носовой полости (со стороны воспаленной пазухи);
- Слезотечение и светобоязнь;
- Наличие припухлости и гиперемии кожи (то есть выраженное покраснение из-за увеличения притока крови) с распространением на верхнее веко и внутренний орбитальный угол глаза;
- Значительное снижение обоняния или его полное отсутствие;
- Воспалительная реакция крови (увеличение СОЭ, лейкоцитоз).
Причины развития болезни

Причинами возникновения данного заболевания может быть, прежде всего, наличие острой респираторной вирусной инфекции (ОРВИ) и значительное переохлаждение организма. Сразу возникает закономерный вопрос : « Почему он развивается у одних людей, а у других нет?» В данной ситуации ответ напрямую зависит не только от вирулентности инфекции, вызвавшей ОРВИ, состояния иммунитета заболевшего, но и от некоторых других предполагающих факторов, а именно:
- искривление носовой перегородки пациента;
- гипертрофические изменения носовых раковин из-за наличия хронического вазомоторного ринита, аллергического ринита, ринита медикаментозного характера, возникающегося на фоне приема нафтизина и других средств;
- разрастание аденоидов и полипов, блокирующих соустье с пазухой и нарушающих отток слизи с пазухи;
- врожденные анатомические нарушения строения костей.
Диагностика острого фронтита
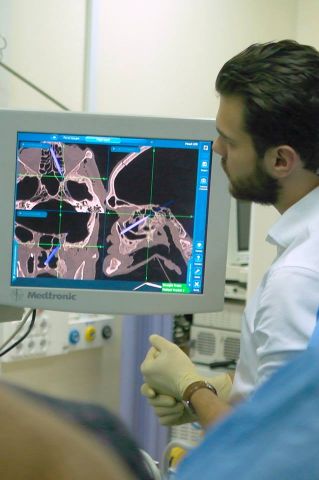
Диагностику и лечение острого фронтита в ФГБУ НКЦО ФМБА России успешно проводят специалисты отделения заболеваний носа и глотки. Правильная диагностика данного заболевания, определение его вида и формы (левосторонний или правосторонний, гнойный или катаральный), крайне важна для проведения полноценного лечения пациента.
После опроса пациента проводится осмотр полости носа с использованием современного эндоскопического оборудования, которое позволяет выполнить детальную диагностику пазух изнутри, увидеть полную картину протекания болезни. При необходимости обследования придаточных пазух, специалист направляет пациента на термографическое исследование, УЗИ. КТ околоносовых пазух помогает специалисту верно оценить весь объем и глубину пазух, точечно определить в них наличие патологического процесса. Некоторым пациентам рекомендуют проведение биопсии пораженных участков.
Опытный оториноларинголог при проведении диагностики острого фронтита должен прежде всего исключить у пациента невралгию. При остром фронтите даже небольшая пальпация или надавливание на пораженный участок (лоб, переносица, внутренняя область глазницы) вызывает болезненные ощущения. При невралгии, аналогичные действия по ходу лицевого нерва, наоборот уменьшают болевые ощущения.
Врач должен определить и основную причину вашего заболевания. Если такой причиной является искривление носовой перегородки, то рекомендуется проведение септопластики для устранения искривления перегородки хирургическим путем.
Лечение острого фронтита
В нашем Центре основным методом лечения неосложненного острого фронтита является комплексная медикаментозная терапия (антибактериальная, противовоспалительная, противоотечная, местная и системная). Схемы применения препаратов подбираются индивидуально и зависят от множества факторов (конституциональные особенности пациента, тяжесть и длительность воспаления).
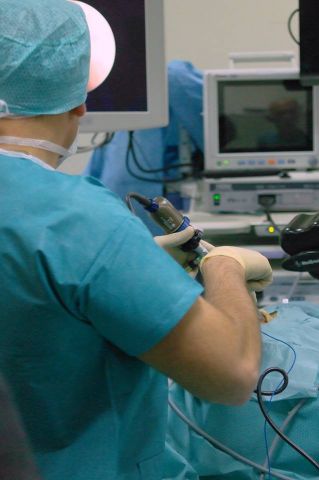
Хирургическое лечение при острых фронтитах применяется только в тех случаях, когда консервативные методы не дают положительной динамики лечения, когда происходит нарастание симптоматики болезни со значительным усилением болевых ощущений, повышением температуры. В отделении заболеваний носа и глотки ФГБУ НКЦО ФМБА России при хирургическом лечении применяются только современные малотравматичные хирургические методы.
В Центре широко и успешно используют специальное видеоэндоскопическое оборудование, с помощью которого специалист точно проводит манипуляции по расширению соустья лобно-носового канала для оттока гнойного содержимого из пазухи без нарушения и повреждения соседних тканей. После малотравматичной операции наши пациенты быстро идут на поправку и имеют хорошие результаты лечения.
Осложнения острого фронтита
Необходимо помнить, что острый фронтит – это опасное и коварное заболевание. Связанно это с тем, что поразившая лобные пазухи инфекция может активно перемещаться, вызывая ряд тяжелых осложнений:
- остеомиелит – гнойное воспаление лобных костей;
- периостит – воспаление тканей вокруг кости;
- флегмона орбитальной области – воспаление клетчатки глаза;
- внутричерепные осложнения, такие как субдуральный абсцесс, менингит, сепсис.
Все перечисленные заболевания являются угрозой для жизни больного.
Профилактика острого фронтита
Для того, чтобы не подвергать свое здоровье серьезному и долгому лечению, необходимо соблюдать простые меры профилактики, а именно:
- старайтесь одеваться по погоде, чтобы избежать переохлаждения вашего организма;
- следите за работой вашей иммунной системы, держите ее в тонусе;
- занимайтесь физической культурой, проводите закалку своего организма;
- обращайтесь своевременно к врачу, правильно лечите насморк и ОРВИ;
- не занимайтесь самолечением, в том числе не принимайте антибиотики без назначения врача
Острый фронтит очень опасен своими осложнениями. Не стоит пренебрегать симптомами. Научитесь прислушиваться к своему организму. Установка точного диагноза не потребует от вас много времени, но поможет избежать длительного лечения и сохранит ваше здоровье на долгие годы.





 Многомиллионная армия лиц голосоречевых профессий, а это и учителя, преподаватели ВУЗов, лекторы, ораторы, коучи, постоянно эксплуатирует свой голос не только для общения, но используют его как «орудие производства». При этом, выше перечисленные специалисты часто испытывают проблемы, обусловленные перенапряжением голосового аппарата. Очень часто педагоги и все те, кто обучает, отмечают у себя сухость, першение в горле, навязчивое откашливание, утомляемость голоса и нестабильность его звучания.
Многомиллионная армия лиц голосоречевых профессий, а это и учителя, преподаватели ВУЗов, лекторы, ораторы, коучи, постоянно эксплуатирует свой голос не только для общения, но используют его как «орудие производства». При этом, выше перечисленные специалисты часто испытывают проблемы, обусловленные перенапряжением голосового аппарата. Очень часто педагоги и все те, кто обучает, отмечают у себя сухость, першение в горле, навязчивое откашливание, утомляемость голоса и нестабильность его звучания.
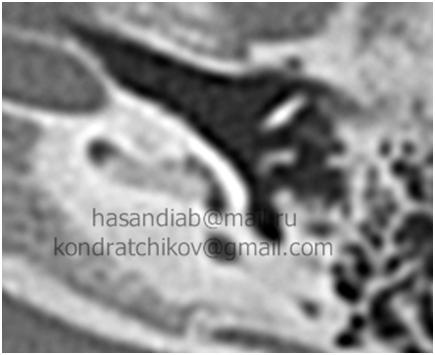

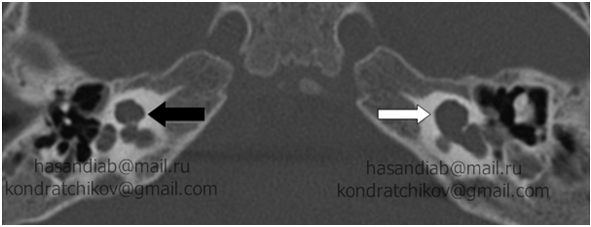
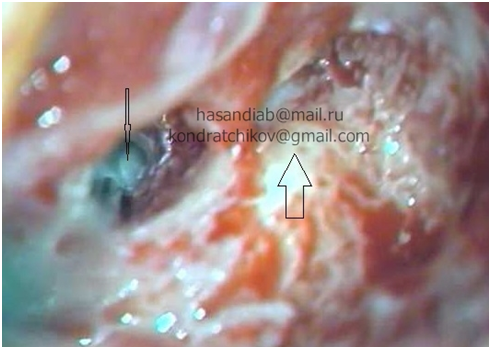
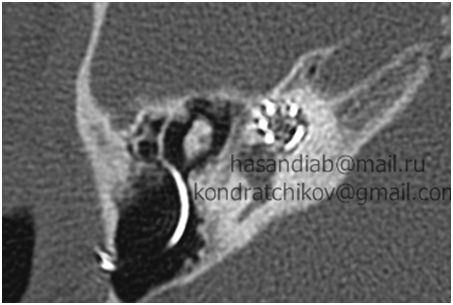

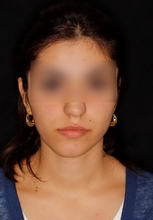
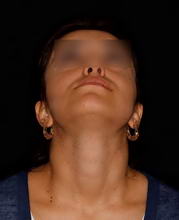

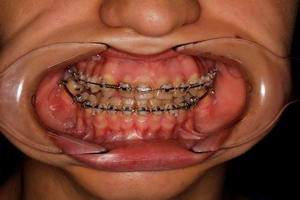
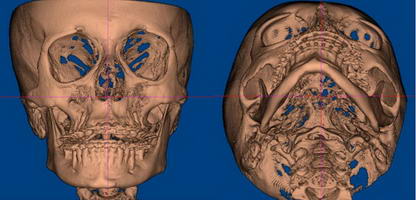
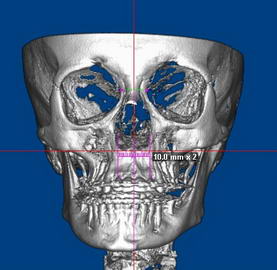
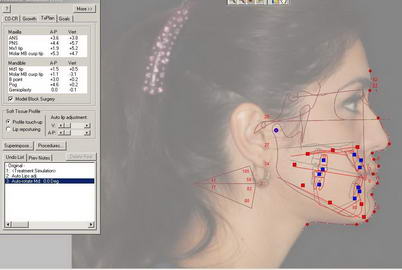



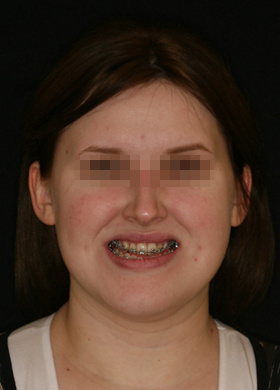
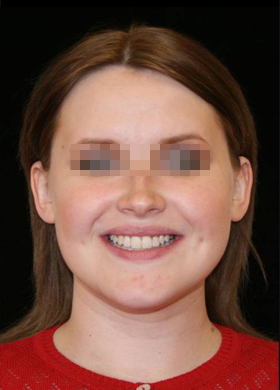
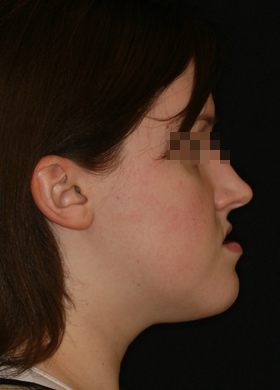
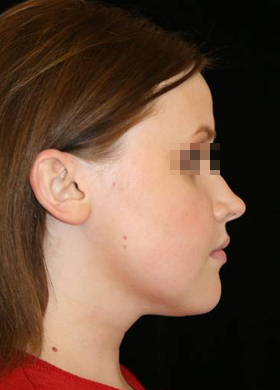
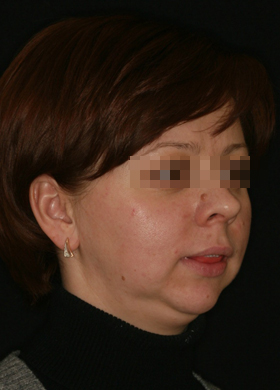
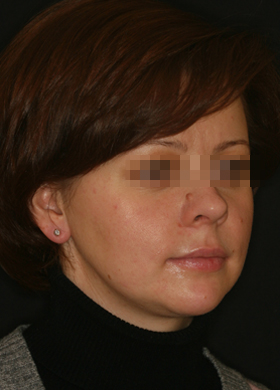
 Сенсоневральной тугоухостью считается снижение слуха, возникшее в результате нарушения деятельности воспринимающего звена звукового анализатора. Чаще всего причиной сенсоневральной тугоухости является повреждение структур внутреннего уха вплоть до их гибели. Клетки внутреннего уха высоко специализированы, крайне чувствительны к изменениям условий своего существования и не регенерируют после повреждения или , как принято говорить, не восстанавливаются. Питание же этих клеток обеспечивается за счет очень тонких сосудов. Поэтому изменение кровотока в них, возникающее даже под действием несущественных для других сосудов причин, достаточно быстро приводит к повреждению клеток внутреннего уха. Это является причиной как острой, так и хронической сенсоневральной тугоухости. Развитие же каждой из них и возможности лечения различны.
Сенсоневральной тугоухостью считается снижение слуха, возникшее в результате нарушения деятельности воспринимающего звена звукового анализатора. Чаще всего причиной сенсоневральной тугоухости является повреждение структур внутреннего уха вплоть до их гибели. Клетки внутреннего уха высоко специализированы, крайне чувствительны к изменениям условий своего существования и не регенерируют после повреждения или , как принято говорить, не восстанавливаются. Питание же этих клеток обеспечивается за счет очень тонких сосудов. Поэтому изменение кровотока в них, возникающее даже под действием несущественных для других сосудов причин, достаточно быстро приводит к повреждению клеток внутреннего уха. Это является причиной как острой, так и хронической сенсоневральной тугоухости. Развитие же каждой из них и возможности лечения различны. Хроническая сенсоневральная тугоухость развивается длительно, под сочетанным действием многих причин, которые приводит к постепенному, стойкому снижению кровотока в сосудах внутреннего уха. Пациент ощущает постепенное снижение слуха, как правило, на оба уха, нарушение разборчивости речи, шум в ушах. Диагноз так же устанавливается по результатам обследования, в том числе аудиологического. Помимо ЛОР врача в обследовании пациента участвуют невропатолог, терапевт. Их задачей является выявление причин нарушения кровообращения в сосудах внутреннего уха. Могут быть назначены различные дополнительные исследования: доплерография сосудов шеи и головы, реоэнцефалография, суточный мониторинг ЭКГ и др. При снижении слуха на одно ухо, в том числе и при сомнительном анамнезе у пациента с острой сенсоневральной тугоухостью, должна быть произведена МРТ головного мозга. Это исследование позволяет исключить опухоли в полости черепа, прежде всего,
Хроническая сенсоневральная тугоухость развивается длительно, под сочетанным действием многих причин, которые приводит к постепенному, стойкому снижению кровотока в сосудах внутреннего уха. Пациент ощущает постепенное снижение слуха, как правило, на оба уха, нарушение разборчивости речи, шум в ушах. Диагноз так же устанавливается по результатам обследования, в том числе аудиологического. Помимо ЛОР врача в обследовании пациента участвуют невропатолог, терапевт. Их задачей является выявление причин нарушения кровообращения в сосудах внутреннего уха. Могут быть назначены различные дополнительные исследования: доплерография сосудов шеи и головы, реоэнцефалография, суточный мониторинг ЭКГ и др. При снижении слуха на одно ухо, в том числе и при сомнительном анамнезе у пациента с острой сенсоневральной тугоухостью, должна быть произведена МРТ головного мозга. Это исследование позволяет исключить опухоли в полости черепа, прежде всего,